Im Rampenlicht: Homöopathie im britischen National Health Service (NHS)
Manche Menschen vertreten die Ansicht, dass keine öffentlichen Gelder für die Homöopathie ausgegeben werden sollten, da es „keinen Beweis für deren Wirkung“ gebe oder „das Geld der Steuerzahler nicht für Placebos verschwendet werden sollte“.
Wie viel wird für Homöopathie Vereinigtes Königreich ausgegeben?
- Im Jahr 2016 wurden für 40.000 homöopathische Verschreibungen lediglich £ 92.412 der Gesamtaufwendungen von £ 9,2 Milliarden ausgegeben.1
- Vom gesamten Arzneimittelbudget des NHS in Höhe von £ 100 Milliarden pro Jahr gibt dieser £ 4 Millionen (0,004 %) für die Homöopathie aus2; darin enthalten ist alles vom Krankenhausbetrieb bis hin zu den Arztgehältern.
Bei Betrachtung des Kosten-Nutzen-Verhältnisses sollte man Folgendes bedenken: Wenn Homöopathie-Patienten nicht homöopathisch behandelt würden, müssten sie durch andere Abteilungen mit teureren schulmedizinischen Medikamenten behandelt werden.
Die Homöopathie sollte genauso betrachtet werden wie alle anderen NHS-Behandlungen
Manche argumentieren, dass der NHS für Homöopathie nicht aufkommen sollte, da man nicht wisse, ob sie wirkt, wohingegen schulmedizinische Medikamente „altbewährt“ seien. Überraschenderweise ist dieses Thema faktisch nicht so eindeutig, wie man gemeinhin vermuten möchte.
Eine Analyse in der Clinical Evidence3 des British Medical Journal (BMJ) zeigt auf, dass bekanntermaßen nur 11 % der 3.000 Behandlungen, die der NHS häufig einsetzt, einen Nutzen bringen:
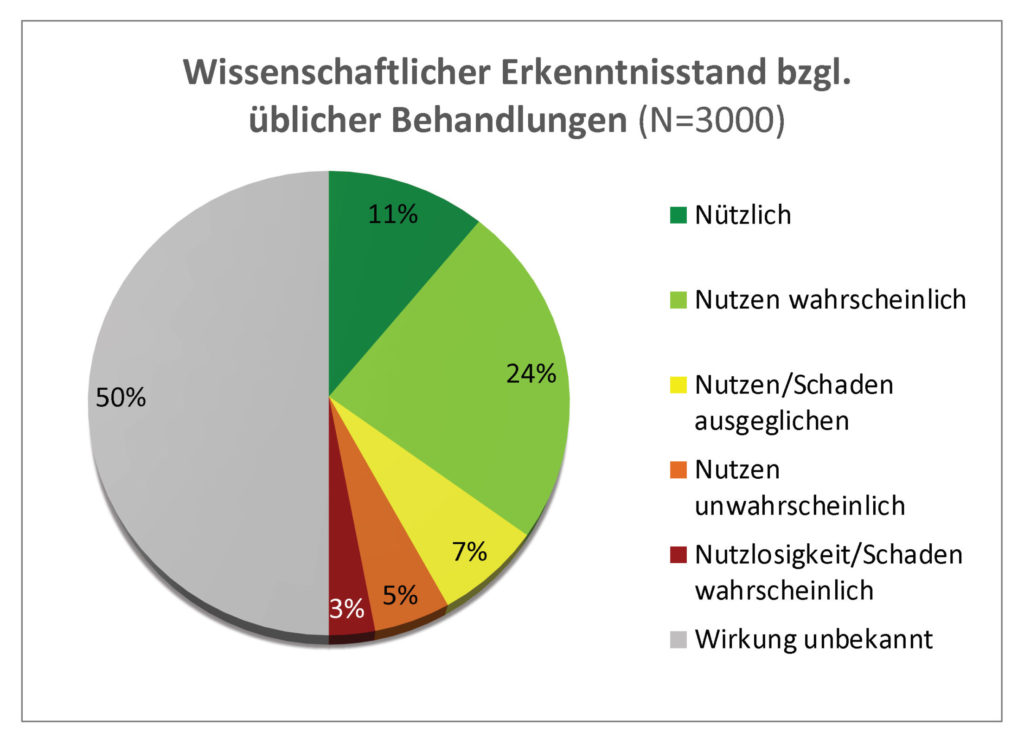
Diese Daten zeigen deutlich, dass der NHS auch zahlreiche nicht-homöopathische Behandlungen bezahlt, für die die Faktenlage noch unklar ist.
Welche Belege gibt es dafür, dass Homöopathie den Patienten des NHS hilft?
Fünf seit 1999 durchgeführte und veröffentlichte Beobachtungsstudien haben die Behandlungsergebnisse der Patienten nachverfolgt, die in homöopathisch ausgerichteten NHS-Krankenhäusern behandelt wurden. Diese Studien zeigen übereinstimmend, dass sich der klinische Zustand der Patienten nach einer homöopathischen Behandlung bessert (oft bei chronischen, schwer zu behandelnden Erkrankungen); einige zeigen auch Sparpotenziell für den NHS auf, da weniger herkömmliche schulmedizinische Medikamente verordnet werden müssen. Hier ein paar Beispiele:
Die größte Studie am Bristol Homeopathic Hospital verfolgte über Zeitraum von sechs Jahren mehr als 6.500 verschiedene Patienten mit über 23.000 Krankenhausbesuchen4. 70 % der Patienten berichteten, dass sich ihr Gesundheitszustand gebessert habe; 50 % stuften die Besserung sogar als „deutlich“ ein.
Die Ergebnisse dieser Bristol-Studie aus dem Jahr 2005 wurden durch eine neuere Studie bestätigt, die 2016 veröffentlicht wurde. Letztere zeigte anhand eines Audits an knapp 200 Patienten auf, dass sich der Gesundheitszustand chronisch kranker Patienten, die homöopathisch behandelt werden, statisch signifikant verbessert.5
Eine Untersuchung mit 500 Patienten am Royal London Homeopathic Hospital konnte zeigen, dass viele Patienten im Zuge einer homöopathischen Behandlung ihre schulmedizinische Medikamente reduzieren oder sogar komplett absetzen konnten.6
Bei der Beurteilung dieser klinischen Ergebnisse ist es wichtig zu bedenken, dass Patienten des NHS in der Regel an die Homöopathie überwiesen werden, weil die Schulmedizin keine zufriedenstellenden Ergebnisse erzielen konnte oder eine schulmedizinische Behandlung in ihrem Fall kontraindiziert ist. Hier ist nun die Frage berechtigt: Wer würde dann diese 40.000 Menschen behandeln, wenn die homöopathischen Angebote nicht zur Verfügung stünden? Wie ethisch ist die Abschaffung eines Dienstes, der gegenwärtig von Patienten geschätzt wird, ohne ihnen eine praktikable Behandlungsalternative anbieten zu können?
Interessante vergleichbare Forschung aus Frankreich
Die Homöopathie ist in Frankreich weit verbreitet. Eine große Studie („EPI3“) , in der 8.559 Patienten aus Hausarztpraxen rekrutiert wurden, diente der Bewertung der Wirksamkeit homöopathischer Behandlungen.7 Zu den Autoren dieser Studie gehören neben Lucien Abenhaim – dem früheren Leiter („Directeur général“) der französischen Gesundheitsbehörde – Wissenschaftler renommierter wissenschaftlicher Institutionen wie das Institut Pasteur in Paris, die Universität von Bordeaux und die McGill-Universität in Montreal.
Überblick über die wichtigsten Ergebnisse des EPI3-Projekts:
- Infektionen der oberen Atemwege (URTIs) – Patienten, die vonhomöopathisch ausgebildeten Hausärzten behandelt wurden, schnitten klinisch betrachtet ebenso gut ab wie diejenigen, die rein schulmedizinisch behandelt wurden; sie kamen jedoch mit weniger schulmedizinischen Medikamenten aus8 Von 518 Erwachsenen und Kindern mit Infekten der oberen Atemwege zeigten die Patienten, die Hausärzte mit einer Zusatzqualifikation in Homöopathie aufsuchten, ähnliche klinische Ergebnisse wie diejenigen, die von rein schulmedizinisch ausgebildeten Hausärzten behandelt wurden. Sie benötigten jedoch signifikant weniger Antibiotika (Quotenverhältnis („Odds ratio“, OR) = 0,43; Kofidenzintervall (KI): 0,27–0,68) und fiebersenkende/entzündungshemmende Medikamente (OR = 0,54; 95 % KI: 0,38–0,76).
- Beschwerden des Bewegungsapparats – homöopathisch behandelte Patienten schnitten klinisch ebenso gut ab wie schulmedizinisch behandelte, nahmen aber nur halb so viel nicht-steroidale Antirheumatika (NSAR) ein und litten seltener an NSAR-assoziierten Nebenwirkungen9
1.153 Patienten mit Beschwerden des Bewegungsapparates wurden zwölf Monate lang beobachtet. Dabei wurden folgende Gruppen verglichen: Eine Gruppe wurde homöopathisch behandelt (N = 371), eine schulmedizinisch (N = 272), und eine dritte erhielt eine Kombination aus beiden Behandlungsansätzen (N = 510). Während des zwölfmonatigen Beobachtungszeitraums war die Entwicklung spezieller funktionaler Werte in allen Gruppen identisch (p > 0,05). Nach Bereinigung um Propensity-Scores war der NSAR-Verbrauch über 12 Monate in der Homöopathiegruppe jedoch fast nur halb so hoch (OR = 0,54; 95 % KI = 0,38–0,78) wie in der schulmedizinischen Gruppe. In der Gruppe mit kombinierter Therapie wurde kein statistisch signifikanter Unterschied festgestellt (OR = 0,81; 95 % KI = 0,59–1,15). Die von homöopathischen Ärzten behandelten Patienten mit Beschwerden des Bewegungsapparats zeigten bei geringerer NSAR-Exposition einen ähnlichen klinischen Verlauf wie Patienten in schulmedizinischen Praxen; dabei traten aber weder weniger NSAR-bedingte Nebenwirkungen auf noch gab es Einschränkungen an therapeutischen Möglichkeiten. - Angststörungen und depressive Störungen (anxiety and depressive disorders (ADDs)).10 Patienten, die von homöopathisch ausgebildeten Ärzten behandelt wurden, erhielten seltener PsychopharmakaAn der EPI3-Teilstudie zu Schlaf-, Angst- und depressiven Störungen nahmen 1572 Patienten teil, bei denen eine Schlaf-, Angst- oder depressive Störung diagnostiziert worden war und die zur Behandlung eine Allgemeinarztpraxis aufsuchten; dabei gab es bezüglich der Praxis drei Präferenzen: die streng schulmedizinische Praxis (GP-CM), die gemischte komplementäre und schulmedizinische Praxis (GP-Mx) und die zertifizierte homöopathische Praxis (GP-Ho). Psychopharmaka wurden häufiger von GP-CM (64 %) als von GP-Mx (55,4 %) und GP-Ho (31,2 %) verordnet. Hinsichtlich ihrer Begleiterkrankungen und der Lebensqualität wiesen die drei Patientengruppen eine ähnliche Schwere ihrer Schlaf-, Angst- und depressiven Störungen auf.
- NHS Digital: NHS Prescription Cost Analysis 2016 [Link]
- Freedom of Information Act request to the Department of Health by the Faculty of Homeopathy. Cost was £11.89 million between 2005 and 2008.
- BMJ Clinical Evidence, Efficacy Categorisations. 2017. Available from http://clinicalevidence.bmj.com/x/set/static/cms/efficacy-categorisations.html [Accessed 25 Sept 2017]
- Spence D, Thompson E A, Barron S J. Homeopathic treatment for chronic disease: a 6-year university-hospital outpatient observational study. J Altern Complement Med 2005; 5: 793-798 | PubMed
- Thompson E, Viksveen P, Barron S. A patient reported outcome measure in homeopathic clinical practice for long term conditions. Homeopathy, 2016; 105(4): 309-317 | PubMed
- Sharples F, van Haselen R, Fisher P. NHS patients‘ perspective on complementary medicine. Complement Ther Med 2003; 11: 243-248 | PubMed
- Grimaldi-Bensouda, L. et al. Benchmarking the burden of 100 diseases: results of a nationwide representative survey within general practices. BMJ Open 1, e000215 (2011) | Full Text
- Grimaldi-Bensouda, L. et al. Management of upper respiratory tract infections by different medical practices, including homeopathy, and consumption of antibiotics in primary care: the EPI3 cohort study in France 2007-2008. PloS One 9, e89990 (2014). | Full Text
- Rossignol, M. et al. Impact of physician preferences for homeopathic or conventional medicines on patients with musculoskeletal disorders: results from the EPI3-MSD cohort. Pharmacoepidemiol. Drug Saf. 21, 1093–1101 (2012) | PubMed
- Grimaldi-Bensouda, L. et al. Who seeks primary care for sleep, anxiety and depressive disorders from physicians prescribing homeopathic and other complementary medicine? Results from the EPI3 population survey. BMJ Open, 2012; 2 | Full text
Um eine Zusammenfassung dieser Seite in pdf-Format herunterzuladen, klicken Sie bitte hier.





